Savez-vous qu’une petite thyroïde de 20 grammes située dans votre cou influence directement votre poids, votre humeur, votre énergie et même votre rythme cardiaque ? Cette thyroïde contrôle plus de fonctions corporelles que vous ne l’imaginez. Lorsque la thyroïde dysfonctionne, les répercussions se ressentent dans tout l’organisme : fatigue chronique, prise de poids inexpliquée, troubles de l’humeur ou palpitations cardiaques. Découvrez dans ce guide complet comment votre thyroïde orchestre votre métabolisme, quels signaux d’alarme surveiller, et comment préserver la santé de votre thyroïde pour maintenir votre vitalité au quotidien.
Sommaire
- Anatomie et fonctionnement de la thyroïde
- Les hormones thyroïdiennes essentielles et leur rôle
- Les troubles thyroïdiens les plus fréquents
- Reconnaître les symptômes de dysfonctionnement thyroïdien
- Diagnostic et examens de la thyroïde
- Traitements des maladies thyroïdiennes
- Prévention et conseils pour préserver votre thyroïde
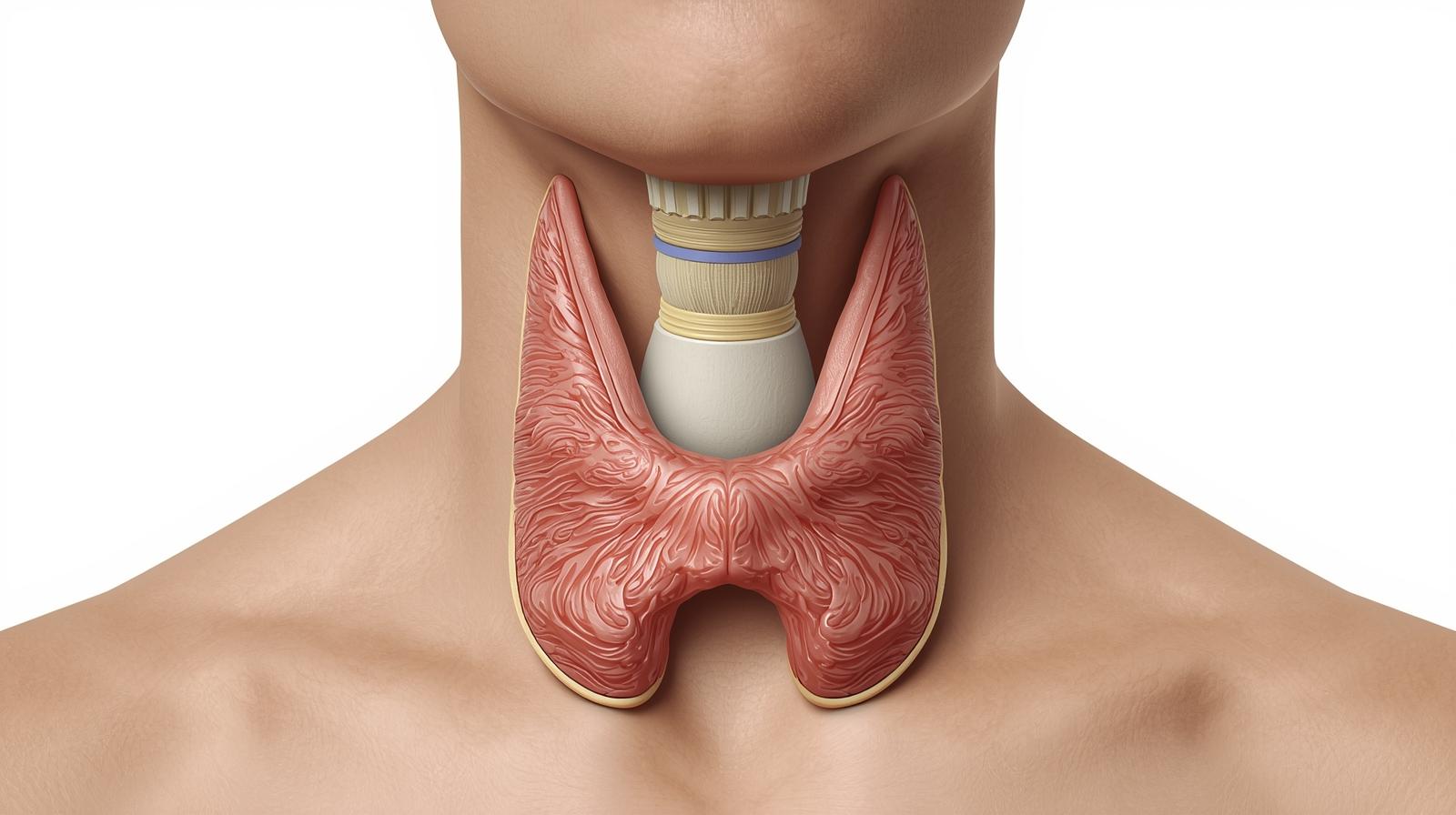
Anatomie et fonctionnement de la thyroïde
La thyroïde se présente sous la forme d’un papillon déployé ses ailes de part et d’autre de la trachée, juste sous la pomme d’Adam. Composée de deux lobes reliés par un isthme central, la thyroïde mesure environ 5 centimètres de largeur et pèse entre 15 et 25 grammes chez l’adulte. Sa position stratégique dans le cou permet à la thyroïde d’être facilement accessible pour les examens médicaux tout en restant protégée par les muscles environnants.
La structure interne de la thyroïde révèle sa complexité fonctionnelle. Des milliers de petites vésicules appelées follicules constituent le tissu de la thyroïde, chacune remplie d’une substance gélatineuse nommée colloïde. Ces follicules thyroïdiens abritent les cellules spécialisées qui fabriquent et stockent les précieuses hormones thyroïdiennes. Entre eux, les cellules C de la thyroïde produisent la calcitonine, hormone régulatrice du calcium sanguin. Cette architecture microscopique sophistiquée permet une production hormonale précise et adaptée aux besoins de l’organisme.
Le système de régulation de la thyroïde fonctionne selon un mécanisme de rétrocontrôle impliquant l’hypothalamus et l’hypophyse. L’hypothalamus sécrète la TRH (hormone de libération de la TSH), qui stimule l’hypophyse à produire la TSH (hormone stimulante thyroïdienne). Cette dernière agit directement sur la thyroïde pour déclencher la production hormonale. Quand les taux sanguins d’hormones thyroïdiennes augmentent, ils inhibent la production de TSH, créant un équilibre autorégulé essentiel au maintien de l’homéostasie corporelle.
Les hormones thyroïdiennes essentielles et leur rôle
La thyroïde produit principalement deux hormones thyroïdiennes fondamentales : la triiodothyronine (T3) et la thyroxine (T4). Ces molécules thyroïdiennes contiennent de l’iode, élément indispensable capté dans l’alimentation et concentré par la thyroïde. La T4 thyroïdienne représente 80% de la production hormonale totale, mais elle agit comme une prohormone relativement inactive qui se transforme en T3 dans les tissus cibles. Cette conversion s’effectue grâce à une enzyme spécialisée présente dans le foie, les reins et d’autres organes.
La T3 thyroïdienne constitue la forme active la plus puissante, bien qu’elle soit produite en plus petite quantité par la thyroïde. Elle agit directement sur les récepteurs nucléaires des cellules pour modifier l’expression génétique et réguler le métabolisme. Son action influence la production d’énergie, la synthèse des protéines, la dégradation des graisses et la consommation d’oxygène. Ces hormones thyroïdiennes sont nécessaires au développement cérébral normal chez le fœtus et régulent le métabolisme protéique, glucidique et lipidique quel que soit l’âge.
La calcitonine, troisième hormone produite par les cellules C de la thyroïde, joue un rôle spécifique dans la régulation du calcium sanguin. Elle s’oppose à l’action de la parathormone en favorisant le stockage du calcium dans les os et en augmentant son élimination par les reins. Bien que moins connue que les hormones T3 et T4 thyroïdiennes, la calcitonine contribue au maintien de l’équilibre phosphocalcique et à la préservation de la densité osseuse, particulièrement importante chez les femmes ménopausées.
Les troubles les plus fréquents et leurs manifestations
L’hypothyroïdie : quand la production ralentit
L’hypothyroïdie résulte d’une production insuffisante d’hormones, entraînant un ralentissement généralisé du métabolisme. Elle se manifeste par une fatigue, une prise de poids, de l’anxiété et une sensation de froid. Ce trouble touche particulièrement les femmes, avec une prévalence six fois supérieure à celle des hommes. Les causes principales incluent la thyroïdite auto-immune de Hashimoto, les carences en iode, certains médicaments ou les traitements par radiothérapie.
Les symptômes se développent progressivement, rendant le diagnostic parfois difficile. Les patients décrivent une fatigue persistante malgré un sommeil suffisant, une prise de poids inexpliquée malgré une alimentation stable, une peau sèche, des cheveux cassants et une constipation chronique. Les troubles de l’humeur incluent la dépression, l’irritabilité et les difficultés de concentration. Chez les femmes, des troubles menstruels peuvent apparaître.
L’hyperthyroïdie : quand la glande s’emballe
L’hyperthyroïdie correspond à une surproduction d’hormones provoquant une accélération du métabolisme. Elle se traduit par une accélération du rythme cardiaque, un amaigrissement, de l’anxiété et une fatigue chronique. La maladie de Basedow représente la cause la plus fréquente, suivie par les nodules hyperfonctionnels et les thyroïdites inflammatoires.
L’hyperthyroïdie peut provoquer de l’agitation, de la nervosité, une émotivité excessive, de l’irritabilité, des troubles du sommeil et une hyperactivité. Les patients rapportent également des palpitations, une intolérance à la chaleur, des tremblements des mains, une diarrhée et une perte de poids malgré un appétit augmenté. Ces symptômes peuvent considérablement altérer la qualité de vie et nécessitent une prise en charge rapide.
Les nodules et autres complications
Les nodules peuvent être découverts devant des symptômes d’hyperthyroïdie : perte de poids avec appétit conservé, diarrhée et nausées, chaleur mal supportée, palpitations, insomnies, tremblements. Ces masses peuvent être bénignes ou malignes, nécessitant une évaluation spécialisée. Heureusement, plus de 95% des nodules sont bénins et ne compromettent pas la santé à long terme.
Reconnaître les symptômes d’alerte
La reconnaissance précoce des signes de dysfonctionnement permet une intervention thérapeutique efficace avant l’installation de complications. Les symptômes varient selon le type de trouble, mais certains signaux d’alarme justifient une consultation médicale sans délai.
| Système affecté | Hypothyroïdie | Hyperthyroïdie |
|---|---|---|
| Métabolisme | Prise de poids, frilosité, ralentissement général, œdèmes | Perte de poids, intolérance à la chaleur, accélération métabolique, transpiration excessive |
| Système cardiovasculaire | Bradycardie, hypotension, essoufflement, douleurs thoraciques | Tachycardie, palpitations, hypertension, arythmies |
| Système nerveux | Fatigue chronique, dépression, troubles de mémoire, somnolence | Anxiété, irritabilité, tremblements, insomnie, hyperactivité |
| Système digestif | Constipation, ballonnements, perte d’appétit, nausées | Diarrhée, nausées, appétit augmenté, crampes abdominales |
| Peau et phanères | Peau sèche et froide, cheveux cassants, ongles fragiles | Peau chaude et humide, cheveux fins, chute capillaire |
| Système reproductif | Troubles menstruels, baisse de libido, problèmes de fertilité | Troubles menstruels, baisse de libido, complications de grossesse |
Les signes d’urgence nécessitent une consultation immédiate : palpitations intenses avec malaise, perte de poids rapide et importante, fièvre inexpliquée, gonflement important du cou, difficulté à avaler ou changement de la voix. Ces manifestations peuvent signaler une crise thyroïdienne ou une complication grave nécessitant un traitement hospitalier.
Diagnostic et examens de dépistage
Les analyses sanguines fondamentales
On diagnostique habituellement les troubles à l’aide d’analyses sanguines pour connaître le taux de TSH et de thyroxine libre (T4). La TSH constitue le marqueur de référence car elle reflète fidèlement l’état fonctionnel de la glande. Une TSH élevée indique une hypothyroïdie, tandis qu’une TSH basse suggère une hyperthyroïdie. Les valeurs normales se situent généralement entre 0,4 et 4,0 mUI/L, mais peuvent varier selon les laboratoires.
Le dosage de la T4 libre complète l’évaluation en mesurant la fraction hormonale active non liée aux protéines de transport. Dans certains cas, le médecin prescrit également le dosage de la T3 libre pour préciser le diagnostic, notamment en cas d’hyperthyroïdie. Les anticorps anti-TPO et anti-thyroglobuline permettent de détecter les causes auto-immunes, particulièrement importantes dans la maladie de Hashimoto ou de Basedow.
Les examens d’imagerie complémentaires
L’échographie permet de vérifier la taille et la présence de nodules. Cet examen non invasif visualise la structure glandulaire, mesure les dimensions et caractérise les éventuelles anomalies. L’échographie Doppler évalue la vascularisation et aide à différencier les nodules bénins des suspects. En cas de nodule de plus de 1 centimètre, une ponction à l’aiguille fine peut être nécessaire pour analyse cytologique.
La scintigraphie utilise un traceur radioactif (iode 123 ou technétium 99m) pour évaluer la fonction glandulaire et localiser les zones hyperactives ou hypoactives. Cet examen s’avère particulièrement utile dans le diagnostic de l’hyperthyroïdie pour déterminer si l’ensemble de la glande est hyperfonctionnel ou si seuls certains nodules le sont. La combinaison de ces examens permet d’établir un diagnostic précis et d’adapter le traitement.
Traitements et prise en charge
Traitement de l’hypothyroïdie
Le traitement de référence consiste en un apport d’hormone synthétique par voie orale, généralement la lévothyroxine (L-T4). Ce médicament, pris à jeun le matin, compense le déficit hormonal et rétablit l’équilibre métabolique. La posologie initiale dépend de l’âge, du poids et de la sévérité de l’hypothyroïdie, puis s’ajuste selon les contrôles biologiques réguliers.
L’objectif thérapeutique vise à normaliser la TSH tout en améliorant les symptômes cliniques. La plupart des patients ressentent une amélioration significative dans les 4 à 6 semaines suivant l’instauration du traitement. Certaines situations particulières, comme la grossesse ou les maladies cardiaques, nécessitent une surveillance renforcée et des ajustements posologiques spécifiques.
Approches thérapeutiques de l’hyperthyroïdie
Trois options thérapeutiques principales existent pour l’hyperthyroïdie : les médicaments antithyroïdiens, l’iode radioactif et la chirurgie. Les antithyroïdiens de synthèse (carbimazole, méthimazole) bloquent la production hormonale et constituent souvent le traitement de première intention. Ces médicaments nécessitent une surveillance biologique régulière en raison d’effets secondaires potentiels, notamment sur la formule sanguine.
L’ablation chirurgicale partielle ou totale, appelée thyroïdectomie, est une option thérapeutique en particulier pour les enfants et adolescents atteints de la maladie de Basedow. La chirurgie convient également en cas de gros goitre, d’allergie aux médicaments ou de souhait d’éviter la radiothérapie. L’hyperthyroïdie est définitivement guérie chez plus de 90% des personnes qui optent pour la chirurgie, mais nécessite ensuite un traitement substitutif à vie.
Prévention et conseils pour préserver sa santé
L’importance de l’iode dans l’alimentation
L’iode constitue un élément nutritionnel essentiel à la synthèse des hormones. Les besoins quotidiens s’élèvent à 150 microgrammes chez l’adulte, 250 microgrammes chez la femme enceinte ou allaitante. Les principales sources alimentaires incluent les produits de la mer (poissons, crustacés, algues), le sel iodé, les produits laitiers et les œufs. Une alimentation variée couvre généralement les besoins, mais certaines populations restent à risque de carence.
L’excès d’iode peut également perturber le fonctionnement glandulaire, particulièrement chez les personnes prédisposées. Les compléments alimentaires riches en iode, certaines algues ou médicaments contenant de l’iode nécessitent une utilisation prudente et supervisée. L’équilibre nutritionnel reste la meilleure approche préventive, complétée si nécessaire par des suppléments adaptés selon l’avis médical.
Facteurs de risque et surveillance préventive
Plusieurs facteurs augmentent le risque de développer des troubles : le sexe féminin, les antécédents familiaux, l’âge supérieur à 60 ans, les maladies auto-immunes, l’exposition aux radiations et certains médicaments. Les femmes ont 6 à 8 fois plus de risque que les hommes de développer des dysfonctionnements, justifiant une surveillance particulière.
Le dépistage systématique n’est pas recommandé en population générale, mais certaines situations justifient un contrôle : symptômes évocateurs, antécédents personnels ou familiaux, prise de médicaments à risque, grossesse planifiée ou en cours. Un dosage de TSH tous les 5 ans après 35 ans chez les femmes peut détecter précocement d’éventuels dysfonctionnements. Cette approche préventive permet une prise en charge optimale avant l’apparition de complications.
Hygiène de vie et bien-être glandulaire
L’adoption d’un mode de vie équilibré contribue au maintien d’une fonction glandulaire optimale. La gestion du stress par des techniques de relaxation, une activité physique régulière et un sommeil suffisant favorisent l’équilibre hormonal général. Le tabagisme altère le fonctionnement glandulaire et augmente le risque de complications, particulièrement dans la maladie de Basedow.
L’exposition à certains perturbateurs endocriniens (bisphénol A, phtalates, pesticides) peut influencer la fonction glandulaire. Privilégier une alimentation biologique, éviter les contenants plastiques chauffés et aérer régulièrement son habitat constituent des mesures préventives simples. La consultation régulière de votre médecin traitant permet un suivi personnalisé et l’adaptation des recommandations selon votre profil de risque individuel.
Comprendre le fonctionnement de cette glande essentielle vous permet de mieux identifier les signaux d’alerte et d’adopter des habitudes préventives. Une alimentation équilibre en iode, une hygiène de vie saine et un suivi médical adapté constituent les piliers de la prévention. N’hésitez pas à consulter votre médecin en cas de symptômes persistants : une prise en charge précoce garantit les meilleurs résultats thérapeutiques et préserve votre qualité de vie durablement.